低侵襲内視鏡手術センター
内視鏡手術
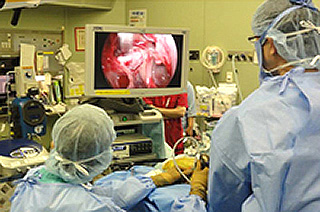
当院では、低侵襲内視鏡手術センターを設立し、鼻から手術を行う経鼻内視鏡手術を積極的に行っています。この手術方法では、下垂体腺腫・頭蓋咽頭腫・髄膜腫といった頭蓋内の深い場所に発生する腫瘍に対して、鼻孔から内視鏡を挿入して手術を行いますので、頭皮を切開したり頭蓋骨を切除する必要はなく、傷跡も鼻の中なので外からは見えません。
これらの腫瘍は、視力が悪くなったり、見える範囲が狭くなる(下図をご参照ください)といった症状を起こすことが多いのですが、一部の腫瘍ではホルモンバランスの乱れから全身のだるさや活力の低下、さらには顔貌が変化したり、指や足が大きくなって指輪が入らなくなる・靴のサイズが合わなくなるなどの症状が出ることがあります。また、尿が多くなってしょっちゅうトイレに行く・女性では生理が不順になるなど、一見して頭とは関係のない症状で発症することもあるため医師でも専門でなければ診断が難しいことがあります。
経鼻内視鏡手術は、日本ではまだ広く普及していないため、専門性の高い治療になります。当センターでは、主要な学会で役職を務め、神戸大学で10年以上にわたって本手術を担当してきた経験豊富な医師が在籍し、これらの腫瘍の診断ならびに治療を行っています。大学病院など他施設からの紹介やセカンドオピニオンの実績もあり、本腫瘍でお困りの患者さんの一助となるべく日々の診療に従事しています。
さらに当センターでは、経鼻内視鏡手術に限らずあらゆる脳神経外科手術に内視鏡を応用し、患者さんの体への負担を少しでも軽くすることを目標に治療を行っています。通常の開頭手術では体の負担が大きいと思われる場合には内視鏡手術の選択肢を提示し、患者さんの年齢や体力、さらにはお仕事の都合などに合わせた最適の治療を一緒に計画していく取り組みを行っています。
病院長 谷口 理章ホームページ
所属学会役職:
日本間脳下垂体腫瘍学会理事
日本頭蓋底外科学会理事
日本神経内視鏡学会評議員
国際低侵襲脳神経外科学会理事
視野が狭くなった時の再現図です。
両目で見ていると気づきにくいですが、片目ずつで見るとそれぞれの視野の外側(耳側)の風景がぼやけたり、暗くなるのが特徴です。

左目で見たとき 右目で見たとき
右目で見たとき
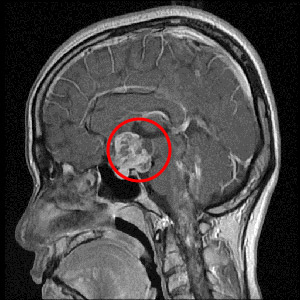
頭痛と視野障害・生理不順で発症した頭蓋咽頭腫の患者さんです。
- 手術前
- 手術後
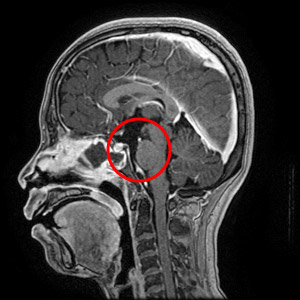
経鼻内視鏡手術を行い、腫瘍は全部摘出され2週間でお元気に退院されました。
(ご本人の承諾を得て掲載しています。)
論文業績(一部)
- 1) Umehara T, Taniguchi M , et al . : Anatomical variation of the internal carotid artery and its implication to the endoscopic endonasal translacerum approach. Head Neck . 2021 May ; 43(5) : 1535-1544.
- 2) Uozumi Y, Taniguchi M , et al . : Submucosal inferior turbinectomy to widen the surgical corridor for endosopic endonasal skull base surgery. Neurol Med Chir(Tokyo) 60(6) : 299-306, 2020
- 3) Uozumi Y, Taniguchi M , et al . : Comparative Evaluation of 3-Dimensional High Definition and 2-Dimensional 4-K Ultra-High Definition Endoscopy Systems in Endonasal Skull Base Surgery. Oper Neurosurg(Hagerstown). 19:281-287,2020
- 4) Fujita Y , Taniguchi M , et al . : Application of a Minimally Invasive Liposuction Technique for Harvesting Fat during Transsphenoidal Surgery : A Technical Note. Neurol Med Chir(Tokyo). 2019 May 15;59(5) : 184-190
- 5) Taniguchi M , et al . : Endoscopic endonasal surgery for pituitary adenomas extending to oculomotor cistern . Head Neck. 2018 Mar ; 40(3) : 536-543
- 6) Akutsu N , Taniguchi M , et al . : Visualization of the normal pituitary gland during the endoscopic endoscopic endonasal removal of pituitary adenoma by narrow band imaging. Acta Neurochir(Wien). 2016 Oct ; 158(10) : 1977-81
- 7) Taniguchi M , et al . : Endoscopic endonasal trans-lacerum approach to the inferior petrous apex. Journal of Neurosurgery 124 : 1032-1038, 2016
- 8) Taniguchi M , et al . : Endoscopic endonasal transsellar approach for laterally extended pituitary adenomas : volumetric analysis of cavernous sinus invasion. Pituitary. 2015 Aug ; 18(4) : 518-24
神経内視鏡手術の実際
- 脳内血腫除去術
- 高血圧性脳内出血はある程度の大きさになると頭蓋内圧が亢進して周囲の脳を圧迫し、麻痺や言語障害などの後遺症を残したり、最悪な場合は死に至る緊急性の高い疾患です。脳内血腫の除去術は「脳卒中治療ガイドライン」に沿って行われますが、神経内視鏡を使用した血腫除去術は、従来の顕微鏡手術と比べて皮膚切開や頭蓋骨を開ける範囲が小さくかつ同等の手術効果を得ることができる低侵襲的な方法です。
- 神経内視鏡支援手術
- 神経内視鏡を顕微鏡手術と組み合わせる方法です。例えば、脳動脈瘤クリッピング術の際には顕微鏡の視野では観察困難な動脈瘤の裏側を観察できます。それによって重要な血管の損傷を避け、後遺症を残さず完全なクリッピングを行うことができ、質の高い手術が可能になります。また頭蓋底腫瘍の際にも顕微鏡では見えない部分にある重要な神経や血管を神経内視鏡で観察・確認することでその損傷を防ぐことができます。
- 頭に関する病気について
- 専門治療のご案内
- 予防










